פרכת
| שמות נוספים |
מחלת העצמות השבורות מחלת/תסמונת לובשטיין מחלת ורונליק |
|---|---|
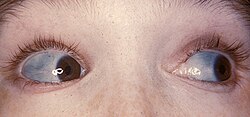
פָּרֶכֶת (בלעז: Osteogenesis Imperfecta או בראשי תיבות OI) היא מחלת רקמת חיבור תורשתית. החולים סובלים מהפרעה ביצירת קולגן מסוג I הגורמת לפריכות של עצמותיהם המתבטאת בשברים בעקבות חבלות קלות. החולים עשויים לסבול גם מחרשות (50–65 אחוזים מהחולים), הפרעה בהתפתחות השיניים, גמישות יתר של המפרקים ולובן העין שלהם עשוי להיות כחול. שיעור הימצאות ההפרעה בארצות הברית הוא כאחד ל-20,000 לידות חי.
סוגי פרכת
לפרכת ארבעה סיווגים עיקריים הנבדלים זה מזה בחומרתם ובסוג ההורשה. פרכת מסוג I ומסוג IV היא אוטוזומית דומיננטית ופרכת מסוג II ומסוג III היא אוטוזומית רצסיבית. כאשר המופעים הרצסיבים (סוג II וסוג III) הם החמורים יותר, עד כדי מוות בימים או בשבועות הראשונים לחיים (חולי פרכת מסוג II).
קולגן מסוג I הוא מרכיב עיקרי של רקמת חיבור, הוא מהווה כשלושים אחוזים ממשקל הגוף. הוא נמצא בעצמות, בקופסיות של איברים, בעור, בגידים, בחיתולית, בקרומי המוח, בלובן העין ובקרנית. הקוד הגנטי של קולגן מסוג I משובש בחולי פרכת, ומביא לפגיעה באיכות ובכמות של סיבי הקולגן. סיבי הקולגן נוצרים בכמות קטנה מדי והרכבם אינו תקין.
פרכת מסוג I נחשבת למחלה בדרגת חומרה קלה. המחלה עשויה להתבטא בלא יותר מצבע כחול של לובן העין, הנגרם מליקוי ברקמת החיבור המאפשר לראות דרכה כלי דם, ומכאבים עקב גמישות יתר של מפרקים. במהלך חייהם של החולים אפשר שיסבלו משבר בודד או עד למעלה מ-60 שברים.
פרכת מסוג II המכונה גם פרכת קטלנית של היילוד (neonatal lethal type) נחשבת למופע החמור ביותר של המחלה. לחולים לובן עין כחול ושברים מולדים המונעים מגפי הגוף להתפתח למלוא אורכם. שברים בגולגולת יכולים לגרום לדימום תוך-מוחי קטלני ושברים בצלעות יכולים לפגוע בהתפתחות הריאות, בצורה קטלנית גם כן.
פרכת מסוג III היא מופע חמור נוסף של המחלה, אך לא קטלני כפרכת מסוג II. לחולים גוונים משתנים של לובן העין והם סובלים מקומה נמוכה ומעיוותים של עמוד השדרה ושל הידיים. במהלך חייהם, סובלים החולים משברים מרובים וחוזרים.
פרכת מסוג IV היא מופע עם דרגת חומרה בינונית. צבע לובן העין של החולים רגיל, וקומתם נורמלית או נמוכה. חולים אלו סובלים בדרך כלל מעצמות הנשברות בקלות בזמן הילדות.
אבחנה של פרכת היא בדרך כלל קלינית. כאשר קיים ספק באבחנה, אפשר לזהות את המחלה על ידי בדיקה של הגנים הקשורים לייצור קולגן מסוג I או על ידי בדיקה של מולקולות פרוקולגן מסוג I (אבן הבניה של קולגן מסוג I).
סוגי פרכת נוספים
פרכת מסוג V: המופע שלה דומה לפרכת מסוג IV אך היא נגרמת ממוטציה בגן IFITM5. הדפורמציה מפתחת עם הגיל, אין בעיה בייצור קולגן, אלא בנקודות החיבור והגיבוש בין הקולגן ומינרלים ברקמות העצם הספוגי והצפוף. יש לציין כי לובן העין בסוג זה נשאר לבן.[1]
טיפול
למחלה לא קיימות תרופות זמינות ואין כרגע טיפול מרפא, אך לחולים ניתן טיפול תומך הכולל ביספוספנטים המשפר את דחיסות העצמות ומקטין את היארעות השברים. עוד משמשים לטיפול התומך הורמון גדילה המסייע לבעלי קומה נמוכה, שתל שבלולי ללקויי שמיעה, וטיפולים אורתופדים ופארארפואיים לתיקון עיוותים בעצמות ולשיפור תפקודם של החולים.
עיקר ההתערבות לשיפור חיי החולים הוא באמצעות: פיזיותרפיה, ניתוח אורתופדי, התרופה "denosumab" (פוגעת בהבשלה של אוסטאוקלסטים) ותרופות נוספות במחקר המגרות פעולה של אוסטאובלסטים.
מכיוון שעד כה לא נמצא מרפא מוחלט עבור חולי פרכת ובהינתן ההתקדמות החדשה בטכנולוגיית מיקוד גנטי, טיפול גנטי ותאי מייצג אופציה אטרקטיבית לטיפול בפרכת.
תיקון בפגם ה-DNA משמש כתרופה עבור פרכת דומיננטית, השתקת האלל המוטנטי עשויה לייצג אופציה מעניינת לטיפול בפרכת דומיננטית. הדיכוי הספציפי של האלל המוטנטי, יחד עם יכולת ההחלמה הנובעת מכך, יהפוך פנוטיפ חמור המאופיין בפגמים מבניים בקולגן לפרכת קלה, שנגרמים על ידי פגם כמותי.
טיפול באמצעות תאי גזע – השתלת תאי גזע נורמליים עם פוטנציאל התמיינות לתאים אוסאובלסטים בחולים. השתלת תאי גזע לחולים בפרכת יכולה למנוע את התבטאות המחלה אפילו בנוכחות של אוסטאובלסטים מוטנטים רבים.[2]
מניעת הופעת המחלה אצל הצאצאים
מחלת הפרכת היא מחלה תורשתית אשר עוברת מההורים לילדיהם. אם שני ההורים נשאים לגן הפרכת הרצסיבי ההסתברות שהילד יהיה חולה היא 25%. במידה ושני ההורים נשאים לגן פרכת דומיננטי ההסתברות שהילד חולה עומדת על 75%. ואם אחד ההורים נשא לגן פרכת דומיננטי אז ההסתברות שהילד יהיה חולה היא 50%.
אם זוג מהמתוארים למעלה מעוניין להרות ילד אז יש ארבע אופציות:[1]
- אימוץ: לאמץ ילד בריא ממחלת הפרכת.
- הפריה חוץ גופית: עם השאלת/ תרומת ביצית בריאה או תאי זרע בריאים על מנת לוודא שהילד בריא מהפרכת.
- הפריה טבעית ללא שאלת ביצה או תאי גזע חיצוניות, כלומר היריון טבעי.
- פונדקאות: הפריה חוץ גופית ללא השאלת ביצית או תאי זרע במידה והאם חולת פרכת.
במידה וההורים והרופאים בחרו באופציות 3 או 4 אז יבוצעו במהלך ההיריון בדיקות גנטיות חדרניות (בתוך הרחם) וגם לא חדרניות על מנת לוודא שהעובר אינו חולה במחלה. במידה ונמצא חולה אז תישקל האופציה להפלה יזומה או המשך ההיריון עם תמיכה רפואית.
- הבדיקות החדרניות הם: בדיקת רקמת השלייה ובדיקת חבל הטבור ובדיקת מי שפיר; שלושת הבדיקות הם במטרה לאתר גנים עם מוטציה הגורמת לפרכת.
- בדיקות לא חדרניות: בדיקת אולטרסאונד לרחם על מנת לאתר דפורמציה בעצמות. ובדיקת דם לאם על מנת לאתר את ה-DNA של העובר לאתר אם הוא נשא למוטציות הגורמות לפרכת.
קישורים חיצוניים
- לאוניד צייטלי, שלמה וינטרוב, נחמיה בלומברג. מהי בעצם אוסטאוגנזיס אימפרפקטה? הווה ועתיד, הרפואה, כרך 142, חוברת י', אוקטובר 2003. - לינק שבור...
- פרכת, באתר אנציקלופדיה בריטניקה (באנגלית)
- Osteogenesis Imperfecta, Merck Manual
- Genetics of Osteogenesis Imperfecta, eMedicine
- o.i website
הערות שוליים
- ^ 1.0 1.1 Lidiia Zhytnik et al, Reproductive options for families at risk of Osteogenesis Imperfecta: a review, Orphanet Journal of Rare Diseases
- ↑ Roberta Besio and Antonella Forlino, New frontiers for dominant osteogenesis imperfecta treatment: gene/cellular therapy approaches, advances in REGENERATIVE BIOLOGY
פרכת34465221Q749409
